Reflujo, gastritis y esófago de Barrett: qué relación tienen y cómo puede ayudarte la nutrición
Esófago de Barrett y reflujo: relación, causas y dieta Gastritis y reflujo gastroesofágico: cómo se relacionan y qué papel tiene la nutrición Cómo prevenir el daño del reflujo: hernia de hiato, Barrett y nutrición clínica
3/20/20263 min read


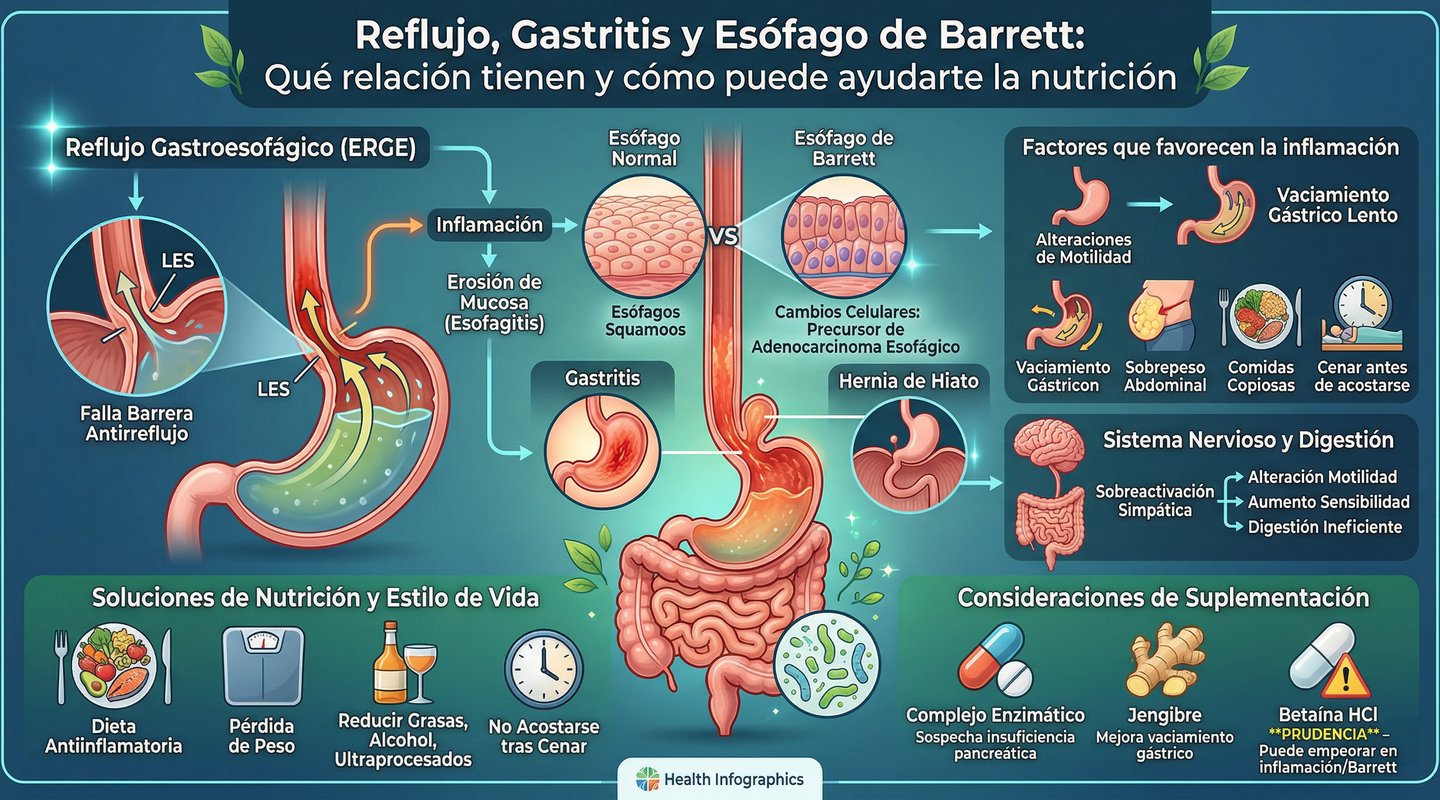
El reflujo gastroesofágico no es solo acidez ocasional. Cuando el contenido del estómago asciende repetidamente hacia el esófago, puede producir inflamación, erosión de la mucosa y, en algunos pacientes, cambios celulares conocidos como esófago de Barrett, la principal lesión precursora del adenocarcinoma esofágico. Además, este proceso puede coexistir con gastritis, hernia de hiato, alteraciones de motilidad y vaciamiento gástrico lento, lo que explica por qué muchos pacientes no mejoran solo evitando un par de alimentos.
Cómo se conectan el reflujo, la gastritis y el Barrett
El reflujo aparece cuando falla la barrera antirreflujo formada por el esfínter esofágico inferior, el diafragma y el aclaramiento esofágico. Si esa exposición al contenido gástrico se mantiene en el tiempo, puede aparecer esofagitis. Y si el daño se cronifica, el epitelio normal del esófago puede transformarse en un tejido de tipo intestinal, lo que define el esófago de Barrett. La gastritis no siempre causa reflujo, pero sí puede empeorar la tolerancia digestiva y el contexto inflamatorio del tracto digestivo superior.
Factores que favorecen la inflamación del esófago
No todo depende del ácido. Hay factores estructurales, como la hernia de hiato, que debilitan la barrera antirreflujo, y factores funcionales, como la alteración de la motilidad esofágica o el vaciamiento gástrico lento, que aumentan el tiempo de contacto del reflujo con la mucosa. También influyen el sobrepeso abdominal, las comidas copiosas y cenar justo antes de acostarse. Por eso, a veces el problema no es “tener mucho ácido”, sino una mala mecánica digestiva.
El papel del sistema nervioso y de la digestión
En algunos pacientes, la sobreactivación del sistema nervioso simpático puede empeorar la digestión, alterar la motilidad y aumentar la sensibilidad digestiva. Esto puede traducirse en digestiones pesadas, distensión y peor tolerancia a las comidas. Además, cuando la digestión no es eficiente, aumenta la presión abdominal y eso puede favorecer el reflujo. No significa que el problema “sea psicológico”; significa que la fisiología digestiva depende mucho más del sistema nervioso de lo que a menudo se reconoce.
Qué papel tiene la nutrición en el tratamiento
La nutrición sí puede ayudar, pero bien planteada. Lo más útil suele ser una dieta antiinflamatoria, de fácil digestión y ajustada calóricamente cuando hay sobrepeso. En la práctica, esto suele implicar reducir comidas muy grasas, alcohol, ultraprocesados, cenas copiosas y detonantes individuales, además de comer con más orden y no tumbarse tras cenar. La pérdida de peso en pacientes con exceso ponderal es una de las medidas con mejor evidencia para mejorar síntomas de reflujo.
¿Y la suplementación?
Aquí conviene afinar y no disparar en todas direcciones. El uso de complejos enzimáticos puede tener sentido cuando hay sospecha de mala digestión, pero su indicación más clara está en la insuficiencia pancreática exocrina, no como recurso universal para cualquier reflujo. El jengibre puede ser útil en algunos pacientes con dispepsia o vaciamiento gástrico lento, porque ha mostrado mejorar el vaciamiento gástrico, aunque eso no lo convierte en tratamiento estándar del reflujo ni del Barrett.
Con la betaína HCl hay que ser especialmente prudentes. Puede tener lógica teórica en pacientes con hipoclorhidria muy probable, pero no es una estrategia estándar ni bien respaldada para reflujo, gastritis o esófago de Barrett. En un paciente con mucosa esofágica inflamada, gastritis activa o Barrett, añadir un acidificante puede empeorar síntomas o irritación. Dicho de forma práctica: no es una herramienta para pautar de forma rutinaria “porque sí”.
Un buen abordaje, en resumen
En pacientes con reflujo, gastritis o Barrett, el abordaje más sensato suele combinar valoración médica, control del peso si procede, dieta personalizada, mejor organización de las comidas y apoyo digestivo bien seleccionado. En algunos casos puede ser útil trabajar con una dieta más ligera, antiinflamatoria y de fácil digestión, junto con recursos como jengibre o enzimas en pacientes concretos. Lo que no conviene es simplificar el problema pensando que todo se arregla con un suplemento o con una lista eterna de prohibidos.
Contacto
Estamos aquí para ayudarte con tu salud:
FAQ
© 2025. All rights reserved.
Horario:
Trabajo de lunes a jueves de 10:00 a 13:30 y de 16:00 a 19:30
Viernes: de 10:00 a 14:00
